Epilepsia Infantil: Signos De Alarma, Diagnóstico Y Tratamiento. Un diagnóstico de epilepsia infantil puede ser devastador, un torbellino de emociones que inunda a los padres con una mezcla de miedo, incertidumbre y una profunda pena. Pero la comprensión es la primera línea de defensa. Este viaje, aunque a veces doloroso, nos guiará a través de los signos de alarma que pueden indicar esta condición, desde las sutiles ausencias hasta las convulsiones más visibles.
Exploraremos el proceso de diagnóstico, desde las pruebas médicas hasta la importancia crucial del historial familiar, y finalmente, descubriremos las opciones de tratamiento disponibles, tanto farmacológicas como no farmacológicas, para brindar a nuestros pequeños la mejor oportunidad de una vida plena y saludable.
Comprender la epilepsia infantil no se trata solo de identificar las convulsiones; se trata de reconocer los matices sutiles, las señales que a menudo pasan desapercibidas. Se trata de empoderar a los padres con el conocimiento necesario para buscar ayuda a tiempo, para que cada crisis sea un paso hacia una mejor comprensión y un mejor manejo de esta condición.
Este recorrido no solo informará, sino que también ofrecerá consuelo y esperanza a aquellos que navegan por este complejo camino.
Diagnóstico de la Epilepsia Infantil: Epilepsia Infantil: Signos De Alarma, Diagnóstico Y Tratamiento
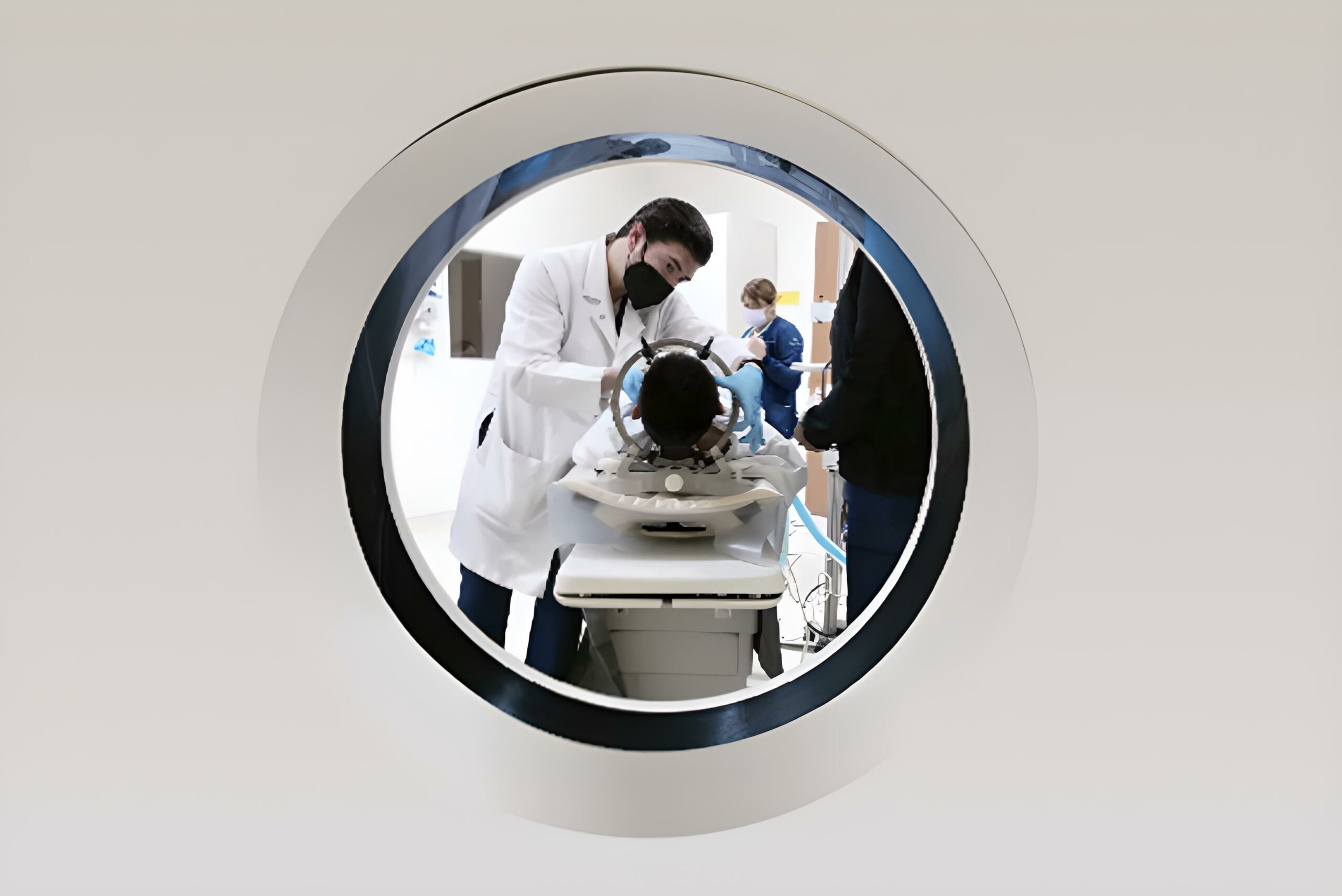
El diagnóstico preciso y oportuno de la epilepsia en niños es fundamental para iniciar un tratamiento efectivo y mejorar su calidad de vida. Este proceso requiere una evaluación exhaustiva que combina la historia clínica, el examen neurológico y pruebas complementarias. Un diagnóstico erróneo puede retrasar el tratamiento y provocar consecuencias negativas a largo plazo.
Pruebas Complementarias en el Diagnóstico de la Epilepsia Infantil
La confirmación del diagnóstico de epilepsia infantil y la determinación del tipo específico de epilepsia a menudo requieren la realización de pruebas complementarias. Estas pruebas ayudan a identificar la actividad eléctrica anormal en el cerebro y a descartar otras condiciones que puedan causar síntomas similares.
| Prueba | Objetivo | Procedimiento | Resultados Esperados |
|---|---|---|---|
| Electroencefalograma (EEG) | Detectar actividad eléctrica anormal en el cerebro. | Se colocan electrodos en el cuero cabelludo para registrar la actividad eléctrica cerebral. La prueba puede durar entre 30 minutos y varias horas, y puede requerir que el niño esté dormido. | Patrones de ondas cerebrales anormales, como picos, ondas lentas o complejos punta-onda, que pueden indicar la presencia de epilepsia. Un EEG normal no descarta completamente la epilepsia, ya que las crisis pueden no ocurrir durante la prueba. |
| Resonancia Magnética Nuclear (RMN) | Identificar anomalías estructurales en el cerebro que puedan estar causando la epilepsia. | Se utiliza un campo magnético y ondas de radio para crear imágenes detalladas del cerebro. Es una prueba no invasiva. | Puede revelar malformaciones cerebrales, tumores, cicatrices o lesiones que puedan ser la causa de la epilepsia. En muchos casos, la RMN puede ser normal en niños con epilepsia. |
| Tomografía Computarizada (TC) | Detectar anomalías estructurales en el cerebro, especialmente hemorragias o fracturas craneales. | Se utilizan rayos X para crear imágenes del cerebro. Es una prueba rápida y relativamente barata, pero expone al paciente a radiación. | Puede mostrar anomalías estructurales como hemorragias, tumores o fracturas óseas. Se utiliza con menor frecuencia que la RMN en el diagnóstico de epilepsia. |
| Estudios de laboratorio | Descartar otras causas de los síntomas, como infecciones o trastornos metabólicos. | Análisis de sangre para detectar infecciones, niveles de electrolitos, glucosa y otras sustancias. Análisis de orina para descartar trastornos metabólicos. | Resultados normales pueden ayudar a descartar otras condiciones que imitan la epilepsia. Resultados anormales pueden indicar una causa subyacente de los síntomas. |
Importancia del Historial Médico Familiar y Personal
El historial médico, tanto familiar como personal, juega un papel crucial en el diagnóstico de la epilepsia infantil. La información detallada sobre antecedentes de convulsiones, enfermedades neurológicas o retrasos en el desarrollo, tanto en el niño como en su familia, puede orientar al especialista hacia un diagnóstico más preciso.Ejemplos de preguntas clave para recopilar información relevante incluyen:
- ¿Hay antecedentes familiares de epilepsia u otros trastornos neurológicos?
- ¿Hubo complicaciones durante el embarazo o el parto?
- ¿El niño ha experimentado alguna lesión en la cabeza?
- ¿El niño presenta algún retraso en el desarrollo?
- ¿Existen antecedentes de fiebre alta o infecciones que hayan podido desencadenar convulsiones?
- ¿Cómo se manifiestan las convulsiones del niño (movimientos, duración, frecuencia)?
- ¿Qué medicamentos toma el niño?
Tipos de Epilepsia Infantil y sus Características Distintivas
Existen diferentes tipos de epilepsia infantil, cada uno con características distintivas en cuanto a la edad de inicio, los síntomas y el pronóstico. Un diagnóstico preciso del tipo de epilepsia es esencial para determinar el tratamiento más adecuado.La clasificación es compleja y requiere un análisis profundo por parte de un neurólogo pediátrico. A continuación, se presentan algunos ejemplos:
- Síndrome de West: Suele manifestarse en los primeros 6 meses de vida con espasmos infantiles, retraso psicomotor y un patrón EEG característico (hipsarritmia).
- Síndrome de Lennox-Gastaut: Comienza generalmente entre los 2 y los 6 años, se caracteriza por crisis tónico-clónicas, atónicas y ausencias atípicas, junto con un EEG con múltiples tipos de actividad anormal.
- Epilepsia mioclónica benigna de la infancia: Se presenta entre los 4 y los 8 años con mioclonías breves, generalmente en las mañanas, y un EEG con descargas de ondas agudas bilaterales.
- Epilepsia de ausencias: Se caracteriza por breves episodios de pérdida de conciencia, sin movimientos convulsivos, que suelen ocurrir en la infancia y adolescencia. El EEG muestra descargas de ondas de 3 Hz.
Tratamiento de la Epilepsia Infantil
El tratamiento de la epilepsia infantil busca controlar las convulsiones, minimizar sus efectos y mejorar la calidad de vida del niño y su familia. La estrategia terapéutica se personaliza según el tipo de epilepsia, la frecuencia y gravedad de las crisis, la edad del niño y la presencia de otras condiciones médicas. Un enfoque integral que combina tratamientos farmacológicos y no farmacológicos suele ser el más efectivo.
Opciones Farmacológicas para el Tratamiento de la Epilepsia Infantil
La elección del medicamento antiepiléptico (MAE) depende de varios factores, incluyendo el tipo de epilepsia, la edad del niño, la tolerancia a los medicamentos y la presencia de otras enfermedades. Es fundamental que el tratamiento sea supervisado por un neurólogo pediátrico experimentado. A continuación se presenta una tabla con algunos de los MAEs comúnmente utilizados, sus mecanismos de acción, efectos secundarios e indicaciones.
Es importante recordar que esta información no sustituye la consulta con un profesional médico.
| Medicamento | Mecanismo de Acción | Efectos Secundarios | Indicaciones |
|---|---|---|---|
| Valproato | Inhibe la entrada de calcio y sodio en las neuronas, reduciendo la excitabilidad neuronal. | Náuseas, vómitos, aumento de peso, pérdida de cabello, temblor, somnolencia. En casos raros, problemas hepáticos. | Epilepsias generalizadas, crisis de ausencia, mioclónicas y atónicas. |
| Levetiracetam | Su mecanismo de acción no está completamente claro, pero se cree que modula la liberación de neurotransmisores excitatorios. | Somnolencia, fatiga, mareos, irritabilidad, trastornos del comportamiento. Generalmente bien tolerado. | Epilepsias focales y generalizadas, incluyendo el síndrome de Lennox-Gastaut. |
| Lamotrigina | Bloquea los canales de sodio y reduce la liberación de glutamato. | Somnolencia, mareos, náuseas, erupción cutánea (puede ser grave), ataxia. | Epilepsias focales y generalizadas, incluyendo el síndrome de Lennox-Gastaut y el síndrome de West. |
| Carbamazepina | Bloquea los canales de sodio, reduciendo la excitabilidad neuronal. | Somnolencia, mareos, náuseas, vómitos, diplopía (visión doble), leucopenia (disminución de glóbulos blancos). | Epilepsias focales, crisis tónico-clónicas generalizadas. |
Estrategias No Farmacológicas para el Manejo de la Epilepsia Infantil
Además del tratamiento farmacológico, las estrategias no farmacológicas juegan un papel crucial en el manejo integral de la epilepsia infantil. Estas estrategias pueden ayudar a reducir la frecuencia de las convulsiones, mejorar la calidad de vida y facilitar la adaptación del niño y su familia.
La implementación de estas estrategias requiere la colaboración activa de los padres, el equipo médico y, en la medida de lo posible, el propio niño.
- Modificación del estilo de vida: Establecer rutinas regulares de sueño, alimentación y actividad física. Evitar la privación del sueño, el estrés excesivo y la exposición a luces estroboscópicas. En algunos casos, se puede recomendar una dieta cetogénica, bajo estricta supervisión médica.
- Terapia conductual: Ayudar al niño a desarrollar mecanismos de afrontamiento para manejar el estrés y la ansiedad asociados con la epilepsia. Esto puede incluir técnicas de relajación, terapia cognitivo-conductual y apoyo psicológico para el niño y la familia.
- Educación: Proporcionar información precisa y actualizada sobre la epilepsia a los padres, educadores y al propio niño (de acuerdo a su edad y comprensión). Esto ayuda a desmitificar la enfermedad y a fomentar la aceptación y el apoyo social.
Seguimiento Médico Regular y Colaboración Interdisciplinaria
El seguimiento médico regular es fundamental para monitorizar la eficacia del tratamiento, detectar posibles efectos secundarios y realizar los ajustes necesarios. La colaboración entre padres, médicos y educadores es esencial para garantizar el bienestar integral del niño.
Un ejemplo de plan de seguimiento médico podría incluir:
- Visitas regulares al neurólogo pediátrico: Cada 3-6 meses, o con mayor frecuencia si es necesario.
- Monitoreo de los niveles sanguíneos de los MAEs: Para asegurar que se mantienen dentro del rango terapéutico.
- Evaluación del desarrollo neurológico y cognitivo del niño: Para detectar posibles problemas asociados a la epilepsia o al tratamiento.
- Registro detallado de las convulsiones: Frecuencia, duración, tipo de crisis y factores desencadenantes.
- Comunicación fluida entre padres, médicos y educadores: Para coordinar el manejo de la epilepsia en todos los ámbitos de la vida del niño.
El camino para comprender y tratar la epilepsia infantil es un proceso continuo, que requiere paciencia, perseverancia y, sobre todo, amor incondicional. Si bien el diagnóstico puede generar preocupación, el conocimiento y el apoyo adecuado son herramientas fundamentales para afrontar los desafíos. Recordar que no están solos, que existe una comunidad de profesionales médicos y familias que comparten experiencias y ofrecen esperanza, es esencial para navegar este viaje.
Cada avance en el diagnóstico y tratamiento ofrece un rayo de luz, acercándonos a un futuro donde la epilepsia infantil sea una condición mejor comprendida y manejada, permitiendo a los niños vivir vidas plenas y felices.
